

Hospitalisations pour transplantation entre 2020 et 2023
En 2023, 661 patients et patientes des hôpitaux suisses ont bénéficié d’une greffe d’organe solide. La greffe la plus fréquente est celle d'un rein, suivie de celle du foie, des poumons et du cœur. Dans un avenir proche, la nouvelle réglementation sur le don d’organe entrera en vigueur et marquera le passage au principe du consentement présumé: celui-ci implique que les personnes qui refusent le prélèvement d’organes après leur décès devront désormais le déclarer. La présente analyse apporte un éclairage sur la thématique en proposant de décrire le profil socio-démographique des personnes transplantées ainsi que les caractéristiques de leur séjour à l’hôpital, tels les coûts et la durée.
Nombre de cas
En 2023 avec date de sortie d’hôpital en 2023 , 661 personnes ont été hospitalisées pour subir une greffe d’organe solide. Une telle intervention chirurgicale consiste à remplacer un organe malade – ou une partie de celui-ci – par un organe sain, prélevé sur un(e) donneur(euse), décédé(e) ou vivant(e) selon les organes greffés. La transplantation d’organe peut représenter parfois la seule chance de survie pour les personnes dont les organes vitaux sont défaillants. Les greffes de rein sont de loin les plus pratiquées (372 cas), suivies par celles de foie (138 cas), de poumon (69 cas) et de cœur (63 cas). Les greffes d’intestin, de pancréas et de rate sont beaucoup plus rares.
Pour la période 2020–2022 En 2020, les mesures prise pour contenir la pandémie de Covid-19 ont pu influer sur le nombre de transplantations, notamment celles de rein, nettement moins nombreuses en 2020 (278) qu’en 2019 (310). , le nombre de cas annuel ne montre de variation significative pour aucun des organes transplantés (G1). En 2023 cependant, le nombre de transplantations cardiaques a augmenté de 77% par rapport à la moyenne annuelle 2020–2022, celles de poumon de 56%, et celles de rein de 17%. 2023 constitue une année record du point de vue des hospitalisations pour transplantations mais aussi du nombre de dons d’organes de personnes décédées Swisstransplant, Rapport annuel 2023 .
Cette étude se base sur les données de la statistique médicale des hôpitaux de l’Office fédéral de la statistique. De nombreuses informations et données statistiques relatives à la médecine de transplantation en Suisse sont disponibles auprès de la fondation Swisstransplant ainsi que de l’Office fédéral de la santé publique (OFSP): don et transplantation d’organes, de cellules souches du sang et de tissus, taux de survie, listes d’attente, attitude de la population vis-à-vis du don d’organes, comparaisons internationales, etc.
– Don et transplantation d’organes, de tissus et de cellules (admin.ch )

Age et sexe des patient(e)s
Les hommes sont plus nombreux que les femmes à bénéficier d’une greffe d’organe, en particulier celles de cœur où ils représentent 71 % de la patientèle (G2). Cette proportion s’élève à 68% pour les greffes de foie et à 67% pour celles de rein. En ce qui concerne les greffes de poumon, le rapport entre les sexes est légèrement plus équilibré, avec 58% d’hommes et 42% de femmes. Les personnes en attente d’une greffe d’organe sont, tout comme celles transplantées, plus souvent des hommes (67%, source OFSP) que des femmes En ce qui concerne les donneurs décédés d’organe, on compte selon l’OFSP également plus d’hommes (61%) que de femmes (2023). . Les facteurs explicatifs de la surreprésentation masculine sont à rechercher du côté des maladies et affections entraînant une transplantation d’organe: les hommes seraient en règle générale plus fréquemment touchés par ces maladies que les femmes.

La majeure partie des patient(e)s bénéficiant d’une greffe d’organe appartient à la classe d’âge 40–69 ans (G3). La moyenne d’âge des patient(e)s avec transplantation cardiaque est plus basse (47 ans) que pour les autres organes (53 ans). C’est également pour ce type de greffe que les enfants de moins de 15 ans sont les plus nombreux, représentant 5% de la patientèle. Les greffes de rein concernent des patient(e)s de plus de 70 ans dans 12% des cas. Les greffes de poumon, foie et cœur sont rares pour cette population, correspondant à moins de 30 cas cumulés pour ces trois types de greffes sur la période 2020–2023.

Particularités de la transplantation d’organes
Comme l’explique l’OFSP, la transplantation est une opération complexe liée à d’importantes implications humaines et techniques. Elle se caractérise, en outre, par les éléments suivants:
– Elle concerne toujours deux personnes: le donneur et le receveur. Comme la vie du malade dépend du don qu’autrui est disposé à lui faire, la transplantation d’organe revêt également une dimension sociale, éthique et juridique.
– En règle générale, le patient est confronté à la question de la greffe longtemps avant l'opération. Vu la pénurie persistante d’organes, l’attente peut parfois être très longue.
Durée et lieu des hospitalisations
La durée de l’acte chirurgical en lui-même est variable. Une greffe de rein dure de deux à quatre heures, celle de cœur de trois à cinq heures selon le Centre de transplantation d’organes du Centre hospitalier universitaire vaudois (CHUV) .
Après la transplantation, les patient(e)s séjournent à l’hôpital jusqu’à ce que le bon fonctionnement de l’organe greffé soit confirmé. Pour une greffe de rein, la durée moyenne du séjour hospitalier est de 12 jours. Les patient(e)s de plus de 69 ans séjournent en moyenne plus longtemps (17 jours) que les patients plus jeunes (15–39 ans: 10 jours). En cas de greffe rénale à partir d’un donneur vivant, la durée du séjour hospitalier pour le receveur sera légèrement plus courte (11,4 jours) que dans le cas d’une greffe rénale à partir d’un donneur décédé (13,5 jours) Les donneurs de rein vivants ont séjourné en moyenne 5 jours à l’hôpital. . Il n’y a pas de différence quant à la durée moyenne de séjour entre hommes et femmes.
Lors d’une transplantation rénale, le rein était prélevé dans 63% des cas sur une personne décédée, 18% sur un donneur vivant apparenté et 16% sur un donneur vivant non apparenté au receveur. Dans 3% des cas, l’information était manquante. Les personnes vivantes ayant fait don d’un de leurs reins étaient pour deux tiers des femmes.
Les greffes d’organes solides autres que le rein nécessitent une prise en charge hospitalière beaucoup plus longue. Elle est en moyenne de 29 jours pour une greffe de foie: la moitié des hospitalisations prennent fin avant 17 jours (médiane). Une transplantation de poumon quant à elle requiert en moyenne 44 jours d’hospitalisation: la valeur médiane est de 31 jours.
Les hospitalisations en cas de transplantation cardiaque sont les plus longues, en particulier pour les rares cas où elles concernent des enfants: entre 0 et 14 ans, une transplantation cardiaque nécessite plus de 100 jours d’hospitalisation. Entre 15 et 69 ans, la moitié des patient(e)s transplantés d’un cœur séjourne moins de 32 jours à l’hôpital.
Les opérations de transplantation d’organes sont concentrées dans les centres spécialisés, ceux-ci ayant des programmes et des mandats de prestations différents www.gdk-cds.ch/fr/medecine-hautement-specialisee/domaines/transplantations-dorganes-chez-ladulte . Le domaine médical des transplantations d’organes chez l’adulte est rattaché à la médecine hautement spécialisée. Entre 2020 et 2023, les greffes de cœur se sont concentrées dans trois des cinq hôpitaux universitaires que compte la Suisse, les greffes de foie également dans trois d’entre eux, et celles de poumon dans deux hôpitaux différents. Pour les greffes de rein, les patient(e)s ont été opérés, en sus des cinq hôpitaux universitaires, dans un hôpital cantonal.
La transplantation d'organes est un processus complexe qui, du prélèvement jusqu'à la transplantation proprement dite sur le receveur, doit se dérouler aussi rapidement que possible. Pour accomplir cette tâche, chaque centre de transplantation dispose d'un service de coordination. Ce dernier travaille en étroite collaboration avec le service national des attributions qui, à son tour, coopère au besoin avec des services étrangers d'attribution. Tous les hôpitaux de moindre envergure équipés d'une unité de soins intensifs et qui n'effectuent pas de transplantations doivent également être en mesure d'identifier les donneurs potentiels parmi leurs patients. Ils désignent des coordinateurs locaux à cette fin www.bag.admin.ch/bag/fr/home/medizin-und-forschung/transplantationsmedizin/transplantieren-von-organen-geweben-Zellen/transplantationszentren.html .
Diagnostics et pathologies déclarés
Les principales raisons qui motivent une transplantation d’organe sont liées à des maladies chroniques, à des dysfonctionnements d’organes ou à des traumatismes graves.
Cœur
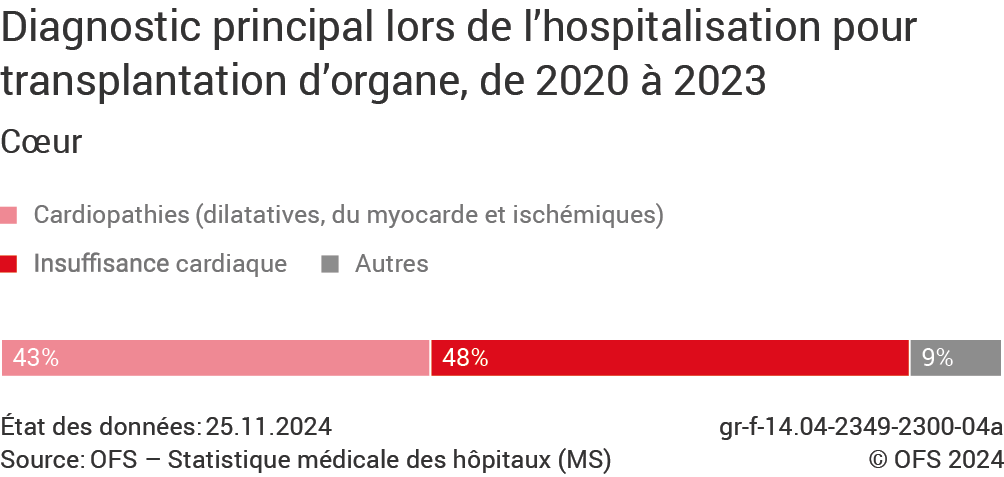
En ce qui concerne les greffes de cœur, les principaux diagnostics posés lors de l’hospitalisation du receveur(euse), et correspondant donc à la pathologie ayant entraîné la nécessité d’une transplantation, sont en premier lieu l’insuffisance cardiaque (G4a). Celle-ci signifie que le cœur est incapable d’effectuer correctement son travail de pompe. Presque la moitié (48%) des personnes ayant bénéficié d’une greffe de cœur entre 2020 et 2023 en souffraient. La deuxième catégorie de maladies la plus fréquemment diagnostiquée regroupe les cardiopathies dilatatives, touchant le myocarde, et celles de type ischémique, par exemple suite à un infarctus. Ces maladies étaient diagnostiquées chez 43% des patients greffés. Jusqu’à 70 ans, ces deux groupes de maladies affectent plus fréquemment les hommes que les femmes (7 hommes pour 3 femmes) Parmi la patientèle hospitalisée pour ces motifs. , facteur explicatif de la surreprésentation masculine parmi les bénéficiaires de greffe cardiaque.
Foie
Les maladies chroniques du foie, induisant une cicatrisation excessive et irréversible du foie, soit une cirrhose, sont la principale indication pour près de la moitié (47%) des transplantations hépatiques (G4b). Parmi ces cas de cirrhose, 38% étaient d’origine alcoolique. Les cirrhoses de tout type sont mentionnées en rang principal dans plus de 13 000 cas d’hospitalisation entre 2020 et 2023: or, il apparait que seuls 2% de ces patient(e)s ont bénéficié d’une greffe hépatique. Après les maladies chroniques, ce sont les tumeurs malignes du foie et des voies biliaires intrahépatiques qui, dans 26% des cas, sont citées comme diagnostic associé à la transplantation hépatique. Les cas d'insuffisance hépatique représentent 5% des hospitalisations pour transplantation de foie.

Poumons
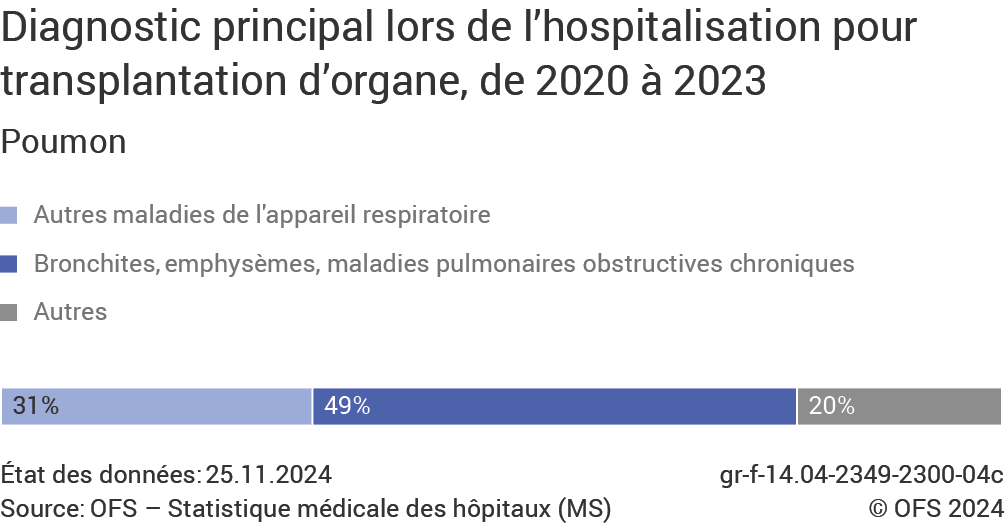
Les greffes de poumons sont largement associées aux maladies pulmonaires obstructives chroniques, qui sont mentionnées dans 49% des hospitalisations lors de laquelle on a procédé à une transplantation de un ou deux poumons (G4c). Ces maladies englobent les bronchites obstructives ou emphysémateuses, notamment. Le deuxième groupe le plus souvent diagnostiqué (31% des cas) regroupe des maladies de l’appareil respiratoire telles les affections pulmonaires interstitielles (alvéoles) avec fibrose. Les autres personnes greffées souffraient de pathologies diverses.
Rein
L’insuffisance rénale est la pathologie la plus largement indiquée lors d’une greffe rénale. Maladie entraînant une détérioration irréversible de la capacité des reins à filtrer le sang, elle concernait 62% de la patientèle transplantée (G4d). Pour ces personnes, l’insuffisance rénale était de stade 5, traduisant une incapacité des reins quasi complète. Le deuxième groupe de diagnostics cités regroupe les maladies touchant les glomérules rénaux, première barrière de filtration rénale entre le sang et l’urine. 9% des patient(e)s opérés en souffraient, tandis que 8 autres pour cent présentaient des malformations congénitales de l'appareil génito-urinaire, comme un rein polykystique.

Hospitalisations post-transplantation
Dès leur sortie d’hôpital, les patient(e)s transplanté(e)s sont étroitement suivis: cette prise en charge ambulatoire comprend notamment de fréquentes visites médicales et des examens répétés. Il apparaît qu’une grande partie des patient(e)s sera réhospitalisée dans un laps de temps de moins d’une année après la greffe, pour des raisons qui y sont liées ou non. En ce qui concerne la transplantation cardiaque, 89% des personnes greffées en 2020, 2021, 2022 Personnes opérées en 2023 exclues en raison du manque de disponibilité des données 2024. ont dû être hospitalisées au moins une fois dans un laps de temps d’une année après la greffe. Les diagnostics posés lors de ces hospitalisations post-opératoires correspondaient à des cardiopathies dans 23% des cas, à l’insuffisance cardiaque dans 12% des cas, et à des complications de soins chirurgicaux dans une proportion identique. Ces complications peuvent être un échec ou un rejet d’une greffe: sur la période étudiée 2020–2022, 14% des personnes ont été réhospitalisées avec ce diagnostic. La réhospitalisation en raison d’un échec ou d’un rejet est intervenue en moyenne près de 7 mois après l’intervention chirurgicale.
En ce qui concerne les greffes de foie, le taux de réhospitalisation à une année est de 70%. Chaque patient(e) réhospitalisé(e) l’a été en moyenne à 3,4 reprises durant l’année suivant la greffe. Les diagnostics fréquemment posés lors de la réhospitalisation sont les maladies de l’appareil digestif comme les infections des voies biliaires, par exemple les angiocholites (19% des cas), les maladies du foie comme les cirrhoses dans 8% des cas, les tumeurs malignes du foie (7%), etc. Les complications de soins chirurgicaux sont citées dans 13% des réhospitalisations. Parmi les 269 transplantés hépatiques opérés dans les années 2020 à 2022, 13% ont subi un rejet nécessitant une hospitalisation, dans un laps de temps moyen de 4 mois et demi après l’opération.
Les transplantations pulmonaires entraînent des réhospitalisations pour 87% des receveurs, ces réhospitalisations étant particulièrement fréquentes avec une moyenne de 4,8 par patient(e) sur la période d’une année après la greffe. Presqu’un quart de ces hospitalisations correspondaient à des examens de contrôle non ambulatoires. 30% des réhospitalisations étaient dues à des maladies de l’appareil respiratoire (affections pulmonaires interstitielles, pneumopathies, bronchites, etc.), et 14% à des complications. 26% des personnes transplantées d’un poumon sur la période 2020–2022 ont subi un échec ou un rejet de leur greffe, dans un délai moyen de 5 mois après l’acte chirurgical.
Enfin, dans un laps de temps d’une année après une greffe rénale, 25% des personnes transplantées ont été réhospitalisées une seule fois et 37% à plusieurs reprises. Les 38% restants n’ont pas dû être réadmis dans un établissement hospitalier, ce qui représente la valeur maximale parmi tous les types de greffe étudiés. Les diagnostics les plus fréquents sont les complications (23% des cas), les maladies rénales tibhulointerstitielles comme des néphrites (7%) ainsi que l’insuffisance rénale (7% également). Les autres causes sont variées et comprennent les pneumopathies, les septicémies, des maladies de l’appareil urinaire ou le diabète. Presque 1000 personnes ont bénéficié d’une greffe rénale entre 2020 et 2022, dont 156 ont vu leur greffon rejeté (16%). Les rejets et échecs de greffe sont apparus en moyenne 3 mois et demi après la transplantation. Lorsque le rein provenait d’une personne décédée, le taux de rejet était plus élevé (19%) que s’il était prélevé chez une personne vivante apparentée (12%) ou non apparentée (14%) au receveur.
Mortalité
Un certain nombre de patient(e)s transplantés entre 2020 et 2023 sont décédés durant l’hospitalisation au cours de laquelle a eu lieu la greffe d’organe. Le taux le plus élevé est relevé pour les greffes de foie, avec 6,2% des receveurs décédés à l’hôpital, en moyenne 43 jours après l’intervention chirurgicale.
Le taux de mortalité hospitalière est de 5,9% pour les greffes cardiaques, avec des décès intervenant environ un mois après la transplantation. Pour les greffes de poumon, ce taux est de 4,0%.
Ce sont pour les greffes rénales que les décès à l’hôpital sont les plus rares: 8 décès sur plus de 1300 personnes greffées entre 2020 et 2023 sont à déplorer (0,5%). Les personnes décédées étaient parmi les sujets greffés les plus âgés, avec une moyenne d’âge de 63 ans, contre 53 ans pour tous les transplantés rénaux.
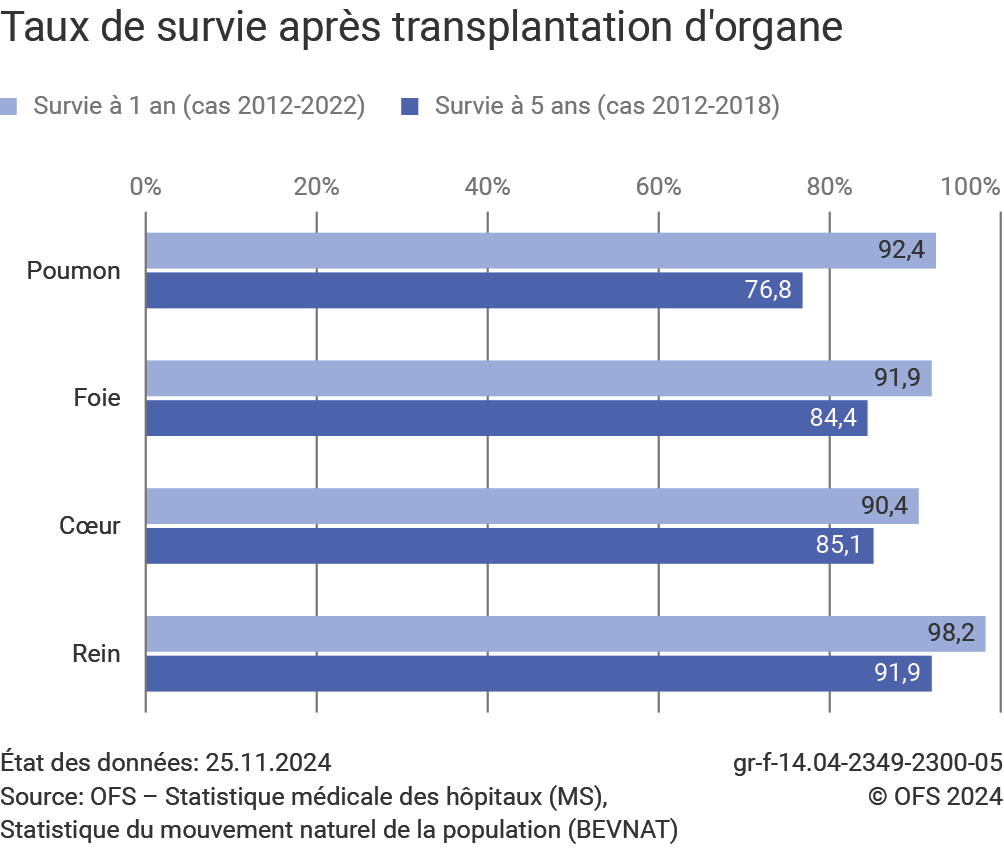
Dans un laps de temps d’une année après la transplantation, le taux de survie est de 98% pour la greffe de rein (G5), 92% pour celle de foie et de poumon, et 90% pour celle de cœur. 5 ans après la greffe, 92% des transplantés rénaux sont encore vivants, 84% des greffés hépatiques, 85% des greffés cardiaques et 77% des transplantés pulmonaires Ces taux sont calculés en appariant les enregistrements médicaux des personnes transplantées avec les registres des états civils via un code de liaison anonyme. Il est possible que certains appariements soient, pour différentes raisons, omis, laissant présager que les taux de survie obtenus pourraient être légèrement surestimés. .
Coûts des hospitalisations pour transplantation d’organe
En 2022, les hospitalisations avec transplantation d’organe ont engendré des coûts de l’ordre de quelque 76 millions de francs (G6). Ce sont les greffes cardiaques qui enregistrent le coût moyen le plus élevé, de l’ordre de 261 000 francs par cas.
Le coût médian d’une greffe cardiaque était de 193 000 francs, ce qui signifie que la moitié des hospitalisations a coûté moins que cette somme, l’autre davantage. Le coût d’une transplantation pulmonaire était de 254 000 francs en moyenne, celui d’une greffe de foie 233 000 francs. Le coût moyen d’une greffe de rein est nettement moins élevé: il se montait à 70 000 francs. Pour une greffe rénale, le séjour hospitalier est beaucoup plus court que pour des greffes d’autres organes; de plus, il ne requiert qu’exceptionnellement des soins intensifs. Ceux-ci représentent en moyenne quelque 16% des coûts des greffes de cœur, poumon et foie.
Les coûts des soins se montaient en moyenne à 12,4% du coût total des greffes, celui des médicaments, incluant les immunosuppresseurs pris en prévention des rejets, représentaient 8,5% des coûts d’une transplantation, ceux du matériel médical 6,8%.

Source des données
Statistique médicale des hôpitaux, OFS
Statistique des coûts par cas, SwissDRG SA, OFS