

Population des établissements médico-sociaux, en 2017
1 Introduction
Contexte
Dans le contexte général de vieillissement de la population, des transformations profondes sont en cours dans la manière de concevoir la réponse aux besoins en matière de prestations d'accompagnement et de soins pour les personnes âgées. On observe notamment ces dernières années que la capacité d’accueil en établissement médico-social (EMS) ne suit pas la croissance démographique, alors que les formes de prise en charge autres que l’institutionnalisation, comme les soins à domicile ou les formes d’hébergement intermédiaires, sont en développement. Au vu de ces transformations, il est important d’identifier ce qui caractérise la population résidant en EMS: données sociodémographiques, durée du séjour, données relatives aux soins reçus en EMS et lors des hospitalisations subies durant le séjour, consultations ambulatoires sollicitées auprès des hôpitaux. La combinaison de données provenant de sources statistiques différentes permet d’établir un portrait de la population des EMS et d’en souligner l’hétérogénéité.
Évolution générale
Au 31 décembre 2017, les personnes âgées de 65 à 79 ans n’étaient que 1,5% à vivre en EMS ou dans une maison pour personnes âgées Par souci de simplification, les maisons pour personnes âgées et les établissements médico-sociaux sont regroupés sous la même dénomination «établissements médico-sociaux». , contre 15,7% pour les 80 ans et plus. Cette dernière proportion est en baisse: elle était de 17% en 2012, et de 18,1% en 2007. Cette diminution intervient alors la population âgée a fortement crû durant cette période: les 65–79 ans ont vu leur nombre augmenter de 24,5%, les 80 ans et plus de 22%. En parallèle, le nombre de places d’hébergement en EMS n’a crû que de 9%; le taux de places disponibles passe donc de 252 (2007) pour 1000 habitants de 80 ans et plus à 221 (2017), avec un taux d’occupation stable (95% en 2007, 94% en 2017). Cette évolution laisse supposer qu’une partie de la population doit ou désire, en cas de besoin d’assistance, se tourner vers d’autres formes de prise en charge que les EMS.
2 Structure de la population des EMS
Âge et sexe
Au cours de l’année 2017, plus de 122 000 personnes ont séjourné dans un EMS de manière durable, occupant une place pour un séjour à durée indéterminée. Parmi celles-ci, 34 400 ont été admises durant l’année 2017: chaque jour en moyenne, 94 personnes sont entrées en EMS. On compte autant de sorties d’établissement, dont les motifs principaux sont les décès (76%), suivis des transferts vers d’autres EMS ou hôpitaux (12%), des retours à domicile (9%), ou d’autres destinations (3%).
La balance des entrées et des sorties fait état de 89 700 personnes présentes en EMS au 31 décembre 2017. 71,4% d’entre elles sont des femmes. La moyenne d’âge des résidents présents à la fin de l’année était de 80,4 ans pour les hommes et de 85,4 ans pour les femmes: c’est toutefois pour les deux sexes la classe d’âge 85–89 ans qui compte le plus de représentants (G1). On relèvera la présence en EMS de presque 10 000 personnes âgées de moins de 70 ans, institutionnalisés essentiellement en raison de troubles psychiques voir détails sous «Durée de séjour» et «Soins requis» .
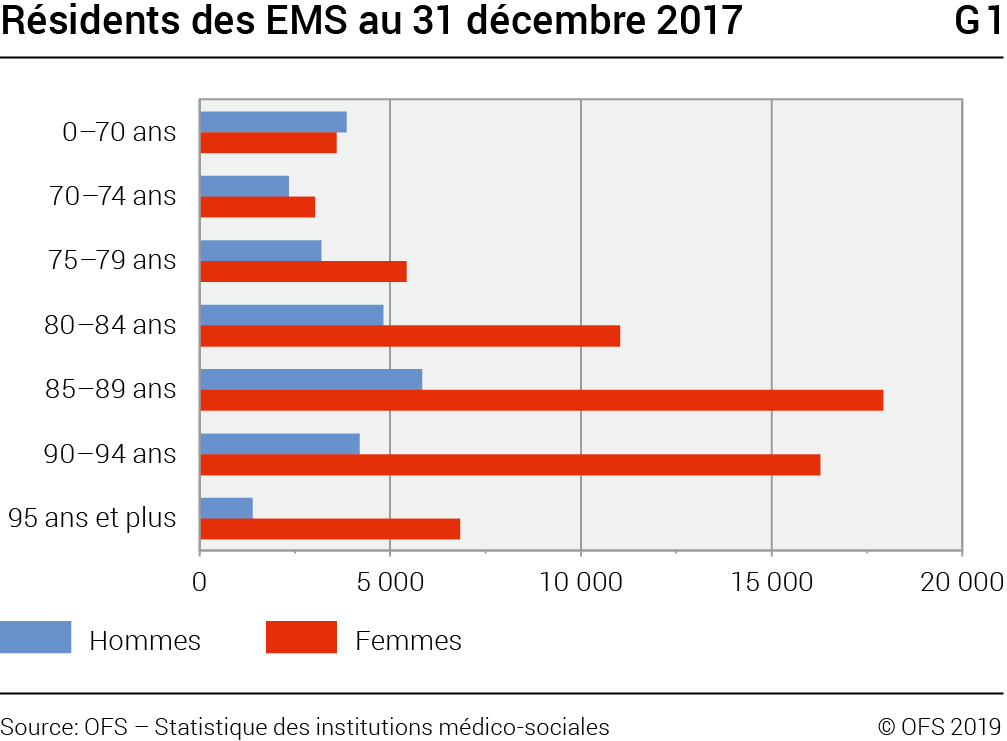
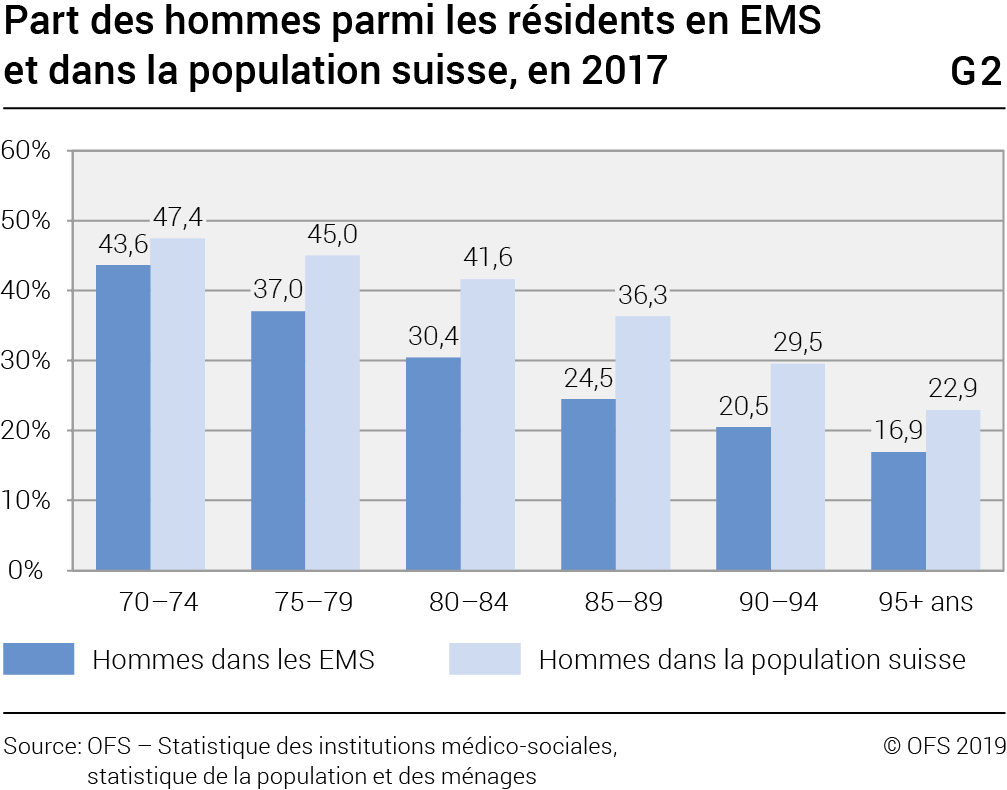
La répartition des âges par sexe montre une forte surreprésentation des femmes dès 75–79 ans. Dans la population suisse en général, la part des hommes par rapport à celle des femmes diminue avec l’avancée en âge, mais dans des proportions moins marquées que celles observées dans les EMS (G2). Cette différence peut laisser supposer qu’une partie des hommes âgés peuvent bénéficier d’un soutien de la part de leur épouse, favorisant un maintien à domicile.
Les personnes qui sont décédées au cours de l’année 2017 étaient âgées quant à elles de 85,1 ans pour les hommes, contre 88,3 ans pour les femmes. En l’espace de 10 ans, l’âge moyen au décès a augmenté d’une demi-année, autant pour les hommes que pour les femmes.
Lors de leur admission en EMS en 2017, les hommes avaient en moyenne 78,8 ans, contre 82,8 ans pour les femmes. L’âge à l’entrée en EMS a reculé de presqu’une année depuis 2007.
Durée de séjour
Les personnes recensées au 31 décembre 2017 résidaient en EMS depuis 3,5 ans en moyenne (séjours non encore terminés): toutefois, la moitié n’y séjournait que depuis 2,3 ans ou moins. Le nombre de clients diminue logiquement avec l’augmentation de la longueur du séjour. Il est à noter qu’il n’y a pas de différence significative concernant la durée du séjour en fonction du sexe. Chez les femmes, la moyenne d’âge augmente avec l’allongement de la durée du séjour en EMS, ce qui n’est pas le cas chez les hommes (G3).
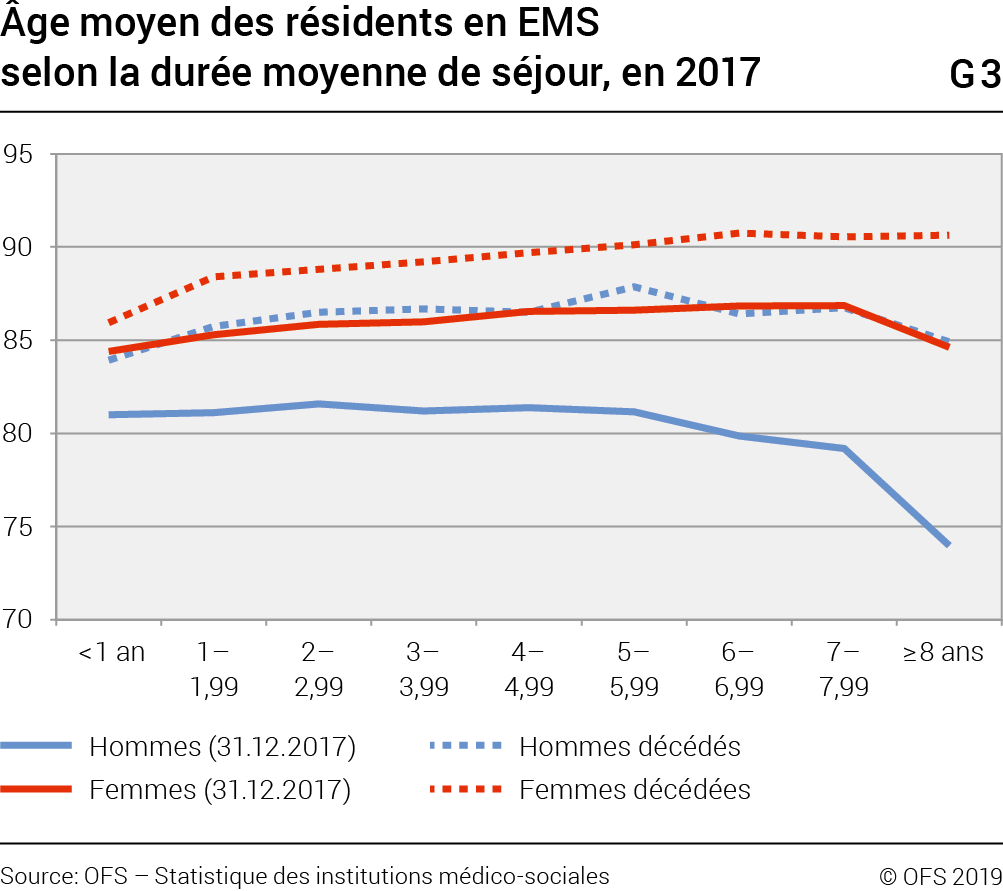
On observe que les personnes comptant au moins 8 ans d’institutionnalisation sont moins âgées que celles y séjournant depuis 7 ans − un quart des hommes depuis au minimum 8 ans en EMS a moins de 66 ans: ceci résulte de la présence, autant chez les femmes que chez les hommes, d’une population de quelques milliers d’individus vivant à très long terme dans les EMS, en raison par exemple de troubles psychiques ou de handicap mental.
Cependant, si l’on considère uniquement les séjours qui se sont terminés en 2017 par le décès du résident (G4), les femmes ont vécu beaucoup plus longtemps en EMS (3,3 ans) que les hommes (2,2 ans). Un quart des hommes décédés n’avaient passé que 3 mois en EMS, une moitié moins d’une année. Ce résultat pourrait entre autres être expliqué par le rôle des femmes dans le maintien à domicile et l’indépendance dans la vie quotidienne de leurs conjoints: ces derniers entreraient alors en EMS lorsque ce soutien cesse et que les soins requis sont trop importants.
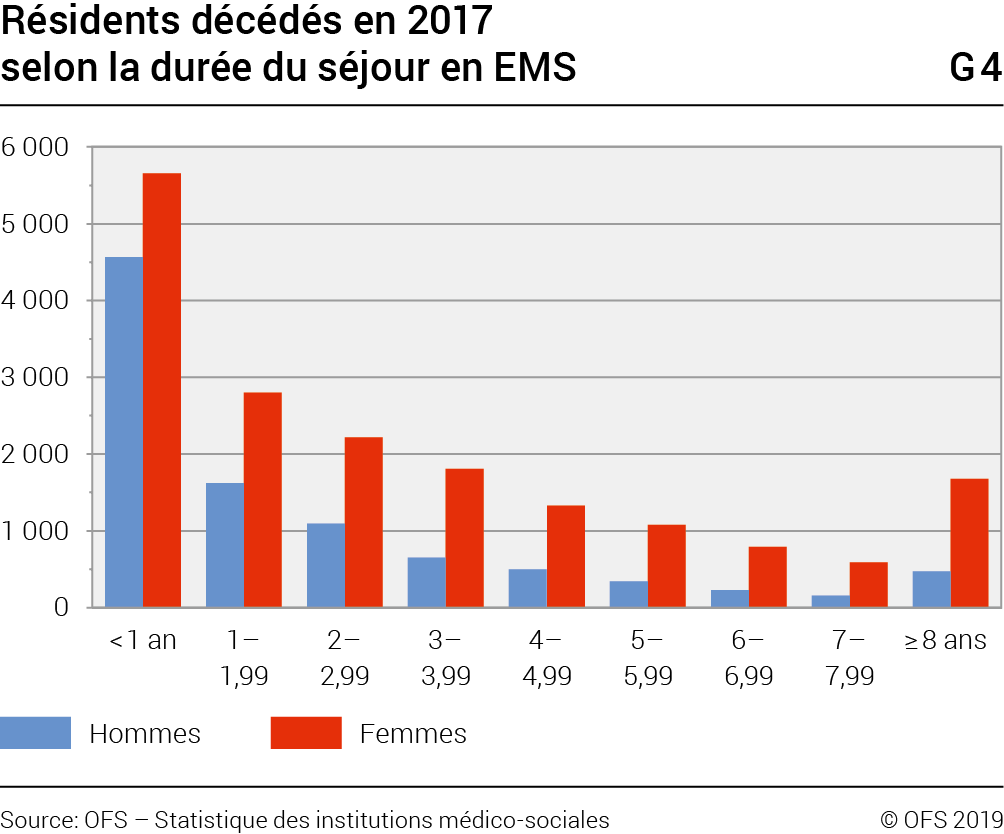
Les femmes sont 31% à avoir séjourné moins d’une année avant de décéder. 12,4% des hommes décédés ont résidé en EMS plus de 5 ans, contre 23% de femmes. En valeur absolue, les résidents de longue durée (5 ans et plus) sont donc 3,5 fois plus souvent des femmes que des hommes.
Parmi les personnes décédées, plus la durée du séjour augmente, plus l’âge moyen au décès est élevé, ce qui ne veut pas dire que les résidents soient entrés au même âge en EMS. On constate en effet que l’âge à l’entrée des personnes considérées baisse également avec l’augmentation de la durée moyenne de séjour, confirmant le fait que les personnes retardent au fil des ans le moment d’entrer en EMS.
Depuis 2007, la durée moyenne des séjours des patients décédés est passée de 3,2 ans à 2,9 ans en 2017. Les séjours de moins de 3 ans sont plus fréquents, ceux dépassant les 3 ans ont tendance à diminuer.
Soins requis
Les soins requis par l'état de santé des résidents sont catégorisés selon le temps nécessaire à les prodiguer. Parmi les résidents présents au 31 décembre 2017, 19,6% d’entre eux avaient des besoins en soins plutôt faibles (G5), d’une durée inférieure à 1 heure par jour, voire nuls pour une minorité (2,5%). Dans ces derniers cas, les institutionnalisations se justifient entre autres par le fait que le conjoint est lui-même hébergé en institution. La plupart des résidents (64%) avait besoin de 1 à 3 heures de soins, tandis que 13,9% nécessitaient des soins quotidiens plus soutenus, de l’ordre de 3 heures ou plus. Les résidents décédés au cours de l’année 2017 bénéficiaient sans surprise d’un état de santé moins satisfaisant que l’ensemble des résidents. Près de la moitié nécessitait de 2 à 3 heures de soins journaliers, et 26% plus de 3 heures. Entre 2012 et 2017, on observe que les patients recevant moins d‘une heure de soins ont tendance à être moins représentés, au contraire de ceux recevant de 1 à 3 heures de soins journaliers. La proportion de clients avec plus de 3 heures de soins est plutôt restée constante au cours des 5 dernières années.
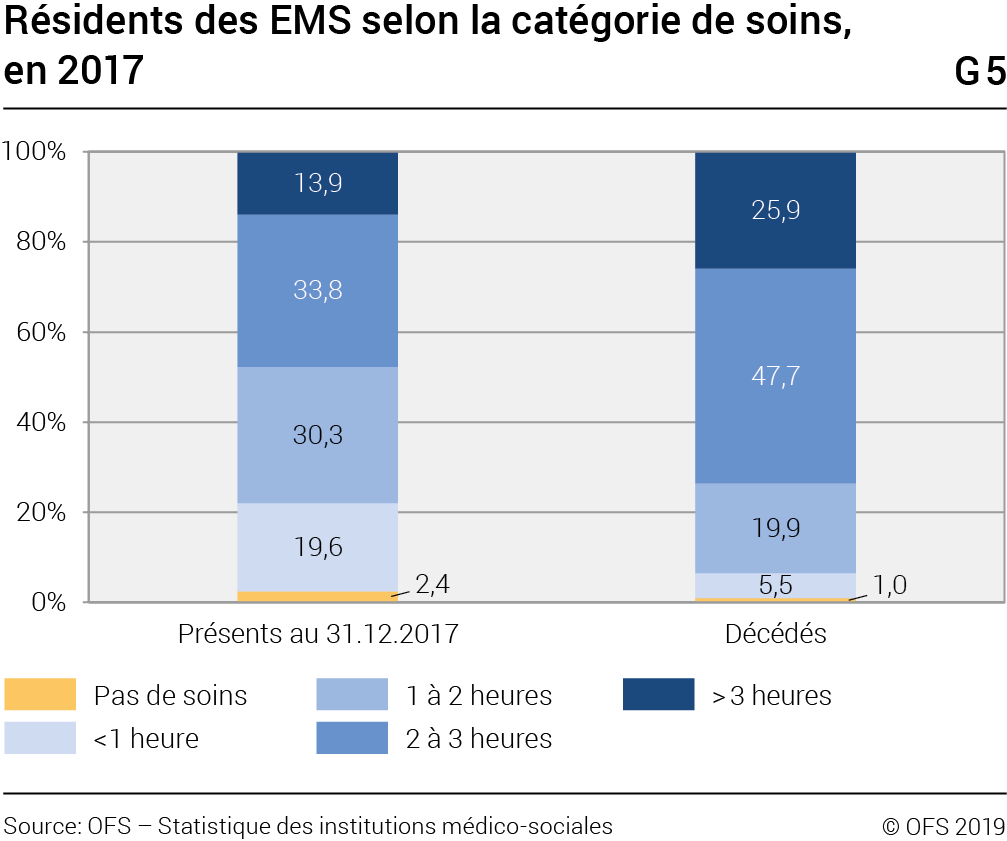
Il n’y a pas d’interdépendance entre l’intensité des soins et l’âge des résidents, que ce soit chez les résidents présents au 31 décembre 2017 que chez ceux décédés en 2017: chez les femmes en particulier, la moyenne d’âge des personnes décédées était quasiment identique pour toutes les catégories de soins journaliers, autour de 88 ans. Seule exception, au 31 décembre 2017, les quelque 2200 personnes présentes ne recevant pas de soins étaient clairement plus jeunes que celles recevant des soins (légers ou soutenus), confirmant la présence en EMS de personnes avec des troubles mentaux ou psychiques, nécessitant plutôt une assistance psychosociale que des soins, ainsi que de personnes accompagnant un conjoint institutionnalisé.
Les soins ont tendance à s’intensifier avec l’allongement du séjour: ainsi, la part des résidents avec plus de 3 heures de soins journaliers passe de 11,8% parmi les résidents avec une durée moyenne de séjour de moins d’une année à 19,1% parmi les personnes résidant depuis au moins 8 ans passés en EMS.
3 Résidents en EMS et contacts avec les hôpitaux
Hospitalisations durant le séjour en EMS
Sur les 122 000 pensionnaires des EMS, 35,7% d’entre eux ont dû être hospitalisées au moins une fois durant leur séjour, et 17,4% l’ont été durant l’année 2017 même. Au total, on attribue presque 100 000 hospitalisations aux personnes résidant en EMS en 2017. Presqu’un tiers de ces hospitalisations ont eu lieu en 2017, 21% en 2016, 13,2% en 2015, le tiers restant en 2014 ou avant. Pour l’année 2017 uniquement, on a enregistré 31 200 hospitalisations, attribuées à 21 300 résidents.
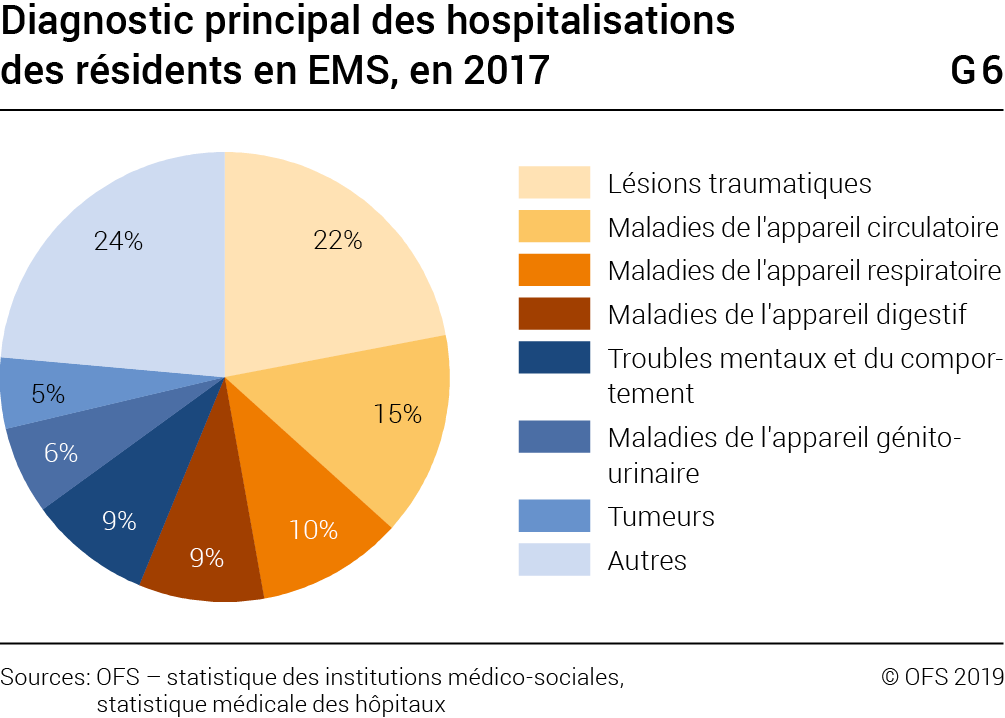
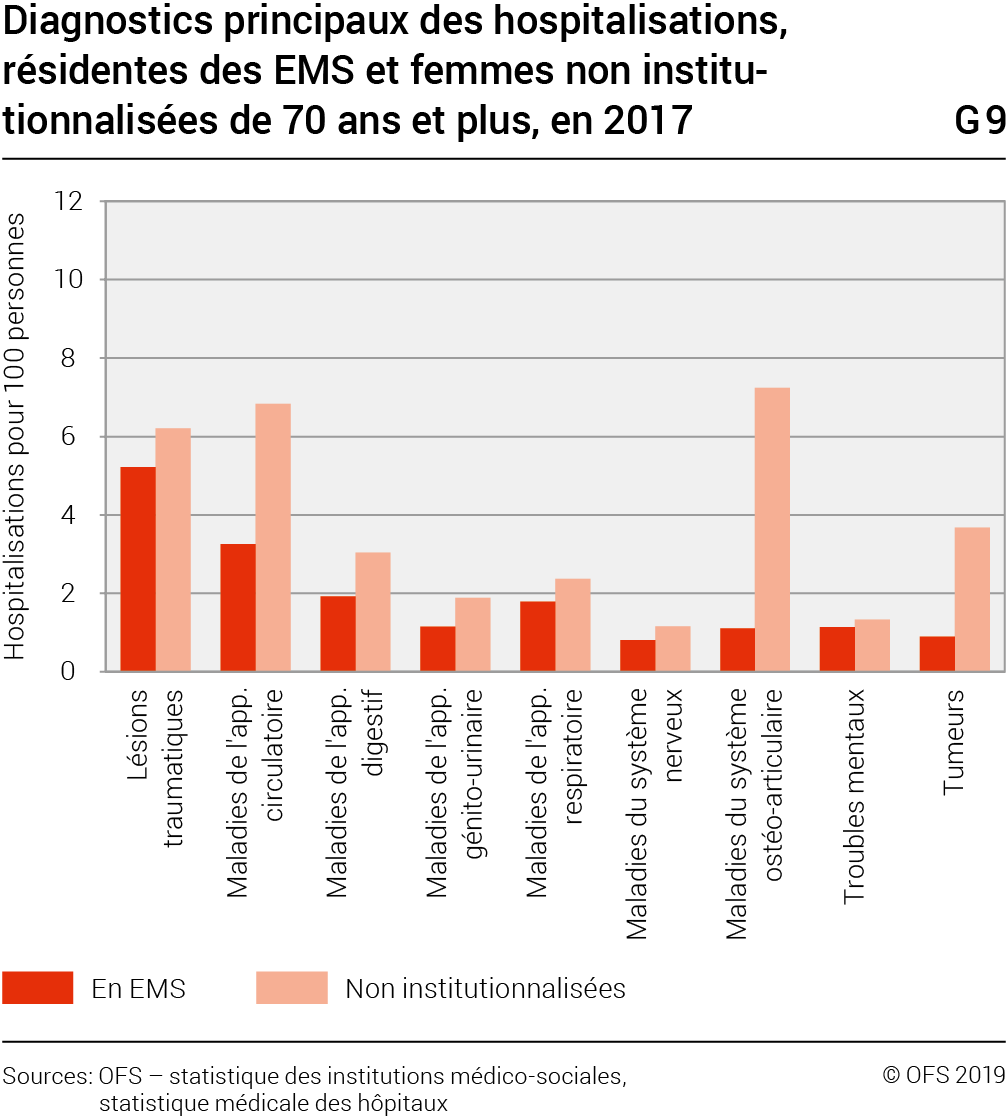
Les résidents des EMS ayant dû subir une hospitalisation en 2017 l’ont été pour les raisons principales suivantes (G6): lésions traumatiques (22% des cas), maladies des appareils circulatoire (15%), respiratoire (11%), digestif (9%), troubles mentaux (8,8%), etc.
Au niveau des diagnostics plus détaillés, les trois causes d’hospitalisation principales sont, chez les hommes et les femmes: la fracture du fémur, les pneumonies à micro-organisme non précisé et l’insuffisance cardiaque. Au cours des hospitalisations, le nombre de diagnostics secondaires posés est jusqu’à 90 ans largement supérieur chez les pensionnaires des EMS (moyenne pour les 70–74 ans: 9,6 diagnostics secondaires; 85–89 ans: 9,8) que chez les personnes non institutionnalisées (6,5, resp. 8,7). Ceci traduit une polymorbidité importante (plusieurs maladies associées à une maladie principale) chez les sujets de moins de 90 ans des EMS. Les diagnostics secondaires les plus souvent cités sont l’hypertension, l’infection des voies urinaires, l’insuffisance rénale chronique, la démence, les cardiopathies hypertensives, le diabète sucré non insulino-dépendant.
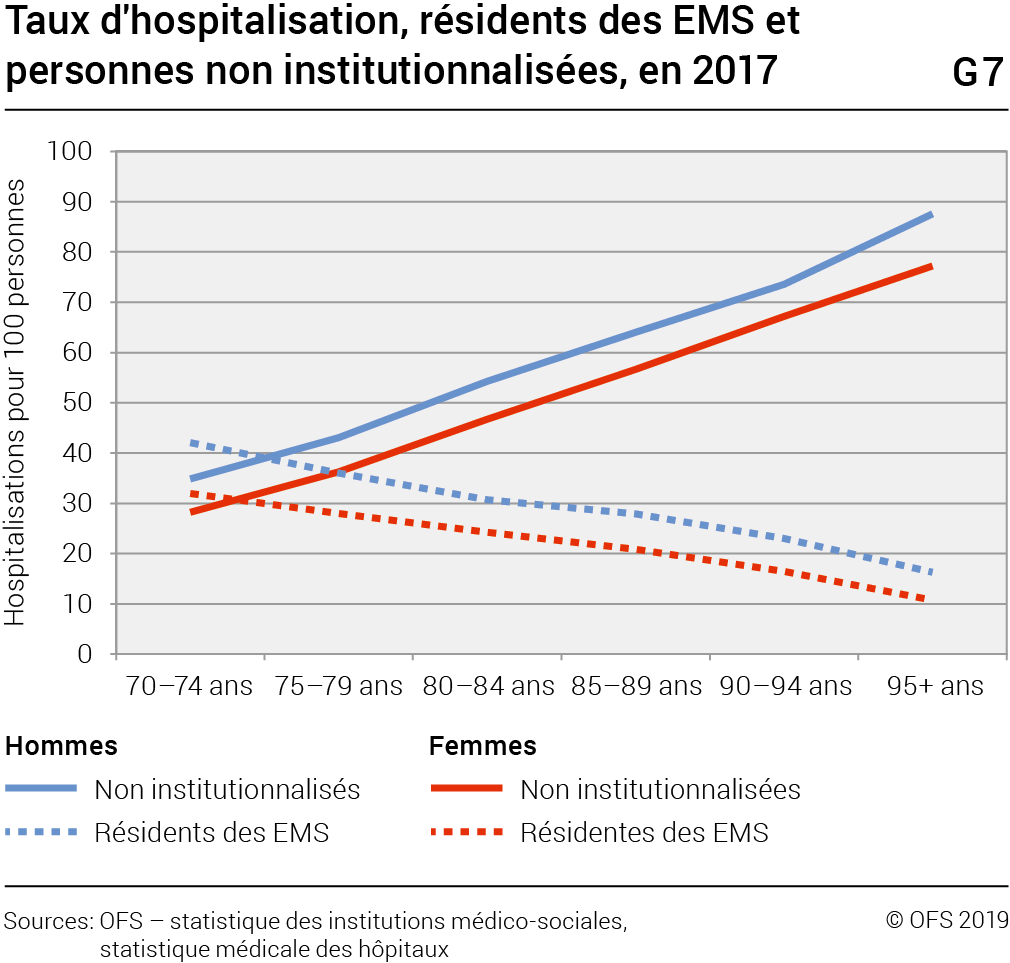
Même si les hospitalisations sont en nombre absolu les plus nombreuses chez les 85–89 ans, on constate que le nombre d’hospitalisations par rapport au nombre de résidents ne cesse de diminuer avec l’avancée en âge (G7). On compte en effet 42 hospitalisations pour 100 hommes résidents de 70–74 ans, respectivement 32 pour les femmes. Ce ratio ne cesse de diminuer pour atteindre 16,3 pour 100 hommes de 95 ans et plus et 10,7 chez les femmes du même âge. À titre comparatif, le taux d’hospitalisation pour les personnes non institutionnalisées augmente continuellement avec l’âge: il passe de 34,9 pour les hommes de 70–74 ans et 28,2 pour les femmes, à 73,6 pour les 90–94 ans, resp. 67,2 pour les femmes Taux d’hospitalisation, méthode de calcul:Personnes en EMS: hospitalisations de résidents en EMS de 70 ans et plus intervenues durant le séjour en EMS, en 2017 / résidents en long séjour en EMS durant l’année 2017 * 100.Personnes non institutionnalisées: hospitalisations 2017 de personnes de 70 ans et plus intervenant hors séjour en EMS minus hospitalisations des personnes entrées en EMS directement après l’hospitalisation / population résidente permanente au 31.12.2017 minus personnes présentes en EMS au 31.12.2017, en long séjour * 100. . Ces résultats montrent d’une part que les soins, l’assistance et les mesures de prévention offerts par les EMS permettent d’éviter dans un nombre important de situations l’hospitalisation des résidents. D’autre part, il n’est pas exclu que l’on adopte dans les EMS une approche plus restrictive dans le recours à l’hospitalisation.
Tous les groupes de maladies diagnostiquées lors des hospitalisations de résidents d’EMS ont plutôt tendance à diminuer avec l’avancée en âge, même si les lésions traumatiques chez les femmes, les lésions traumatiques, les maladies de l’appareil digestif et les tumeurs chez les hommes restent diagnostiquées avec une fréquence constante.
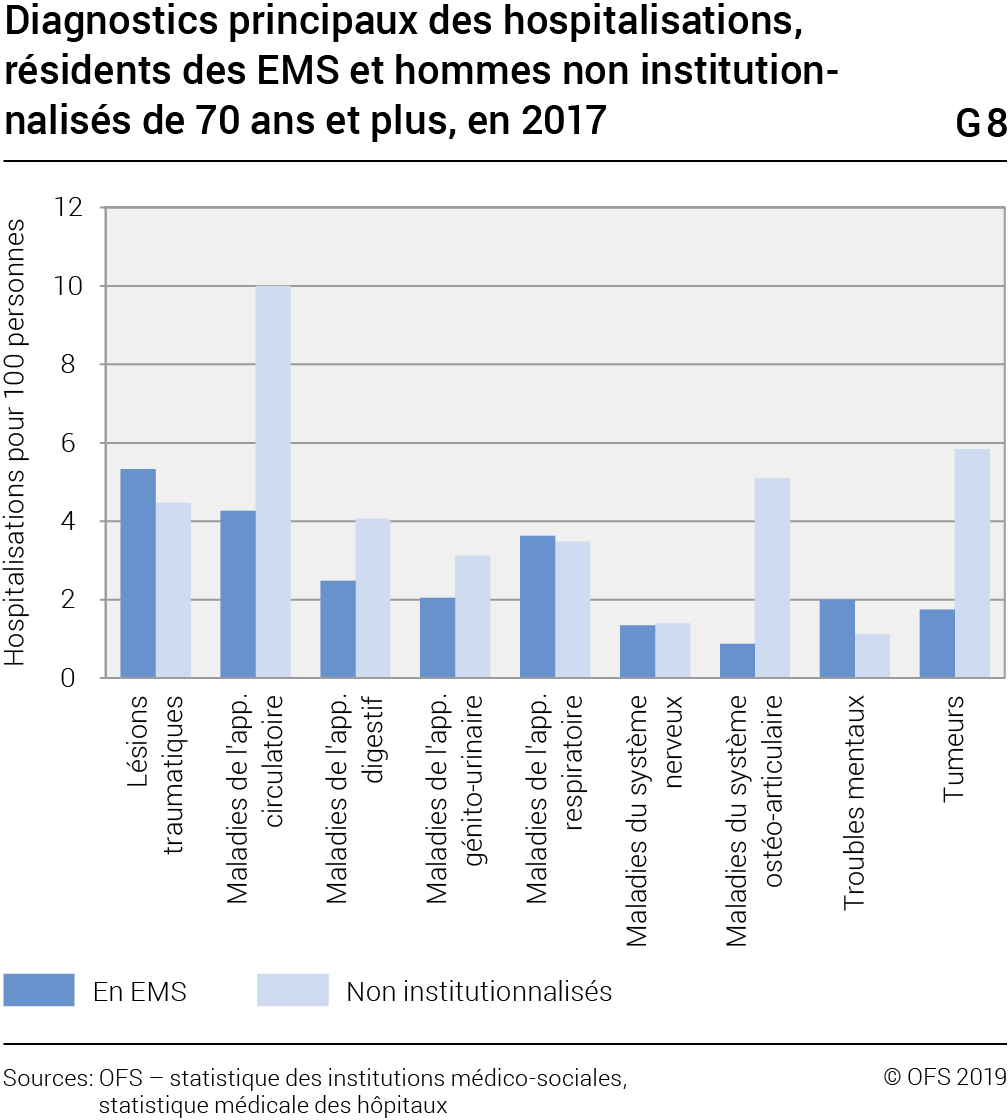
En comparant les hospitalisations de résidents en EMS avec les personnes du même âge non institutionnalisées (G8, G9), il apparaît que ce sont surtout les hospitalisations liées aux maladies du système circulatoire et celles du système ostéoarticulaire qui sont évitées par la prise en charge dans les EMS. Le nombre d’hospitalisations en raison de maladies de l’appareil circulatoire est de 4 pour 100 hommes résidant en EMS (dont un tiers des cas pour insuffisance cardiaque), respectivement 3 pour 100 femmes, contre 10 pour 100 hommes non institutionnalisés de 70 ans et plus, respectivement 7 pour 100 femmes. Ce sont surtout les cardiopathies ischémiques chroniques qui sont comparativement très rarement citées comme diagnostic principal des hospitalisations des résidents en EMS.
Quant aux maladies du système ostéo-articulaire, elles concernent 1 hospitalisation pour 100 résidents en EMS, les deux sexes confondus, contre 5 pour 100 hommes, respectivement 7 pour les femmes non institutionnalisées. Les diagnostics qui ne sont quasiment jamais posés lors des hospitalisations des résidents en EMS, au contraire des personnes du même âge non institutionnalisées, sont les arthroses de la hanche et celles des genoux, ainsi que les spondylopathies (affections de la colonne vertébrale). Une partie des maladies chroniques sont donc traitées au sein même des EMS, ces derniers sollicitant l’hospitalisation de leurs pensionnaires lorsque des pathologies à caractère plutôt aigu se déclarent, les lésions traumatiques en étant l’exemple le plus marquant.
Les admissions dans un établissement hospitalier se font d’ailleurs plus souvent en urgence lorsqu’il s’agit de pensionnaires des EMS (67,7%) que de personnes non institutionnalisées (49,6%), cet écart étant encore plus marqué pour les classes d’âge inférieures (70–74 ans: 62,1% contre 39,9%).
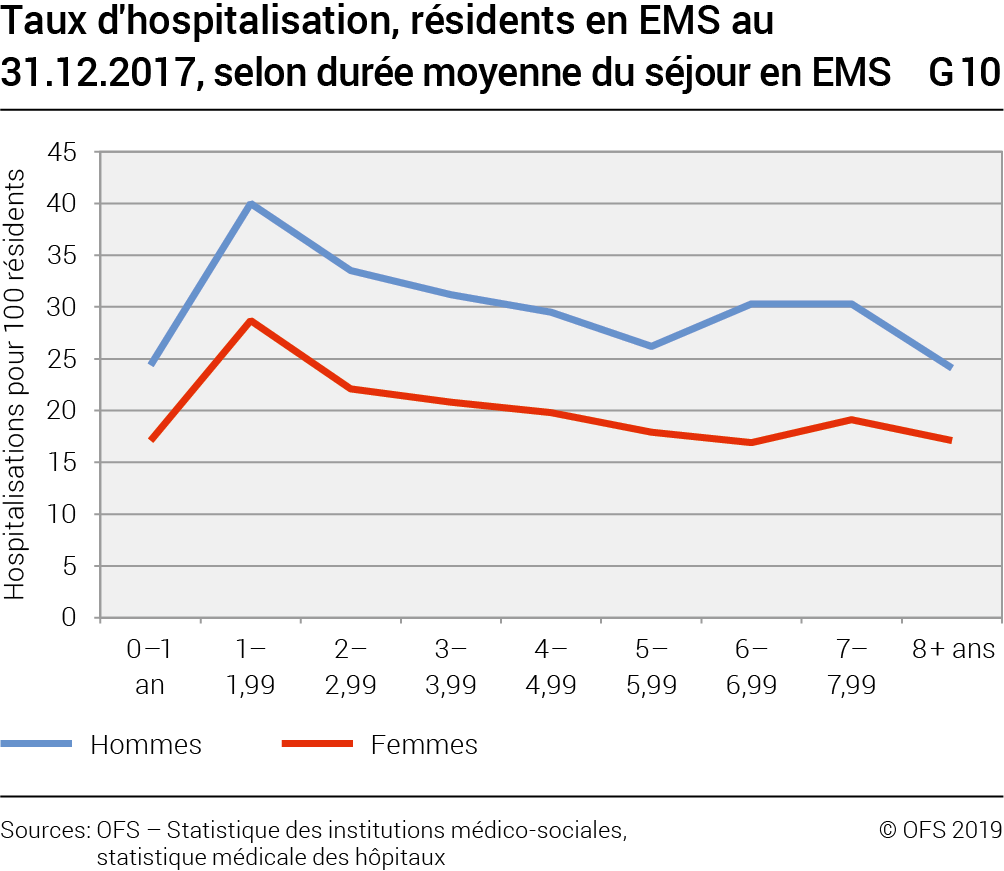
Les hospitalisations de résidents en EMS sont les plus fréquentes chez les personnes en EMS depuis 1 à 2 années (G10), avec un taux de 40 pour 100 hommes en EMS, et de 29 pour les femmes. Le taux d’hospitalisation montre un léger fléchissement avec l’allongement de la durée du séjour. Les lésions traumatiques restent le motif d’hospitalisation le plus fréquent, surtout de manière nette chez les femmes, indépendamment de la durée du séjour.
Les résidents ne nécessitant pas de soins sont 87,3% à n’avoir subi aucune hospitalisation en 2017. Cette proportion baisse avec l’augmentation de l’intensité des soins, et s’établit à 80,7% pour les personnes bénéficiant de 2 à 3 heures de soins journaliers en EMS.
L’essentiel en bref
Les EMS enregistrent un taux d’occupation très élevé: depuis quelques années, le taux de places à disposition de la population âgée de 80 ans et plus diminue. Les admissions en EMS se font à un âge de plus en plus avancé, les patients y décèdent également près d’une demi-année plus tard qu’il y a 10 ans. La population est aux trois quart féminine, majoritairement âgée de 85 à 89 ans, les 90–94 ans étant presqu’autant nombreux. Les résidents sont 1 quart à avoir dû être hospitalisés pendant leur séjour: le taux d’hospitalisation des résidents en EMS est toutefois largement inférieur à celui des personnes non institutionnalisées du même âge. La durée du séjour en EMS tend à diminuer: les séjours de moins d’une année concernent près d’un quart des patients décédés en 2017. Le niveau de soins moyen est de 1 à 3 heures par jour: au cours des dernières années, on observe que l’on compte de plus en plus de patients nécessitant de 2 à 3 heures de soins et de moins en moins de patients peu malades. Enfin, les résidents qui ont eu recours à des prestations ambulatoires dans un hôpital sont dans 75% des cas ceux qui ont dû être hospitalisées.
Consultations ambulatoires à l’hôpital
au cours du séjour en EMS
Les pensionnaires des EMS les plus fréquemment hospitalisés sont également ceux qui ont eu le plus recours aux prestations ambulatoires des hôpitaux. Pour une hospitalisation, on compte en moyenne 4,6 consultations ambulatoires dans un hôpital: pour 2 hospitalisations, 7,7 consultations ambulatoires. Pour 3 hospitalisations, ce sont en moyenne par résident 10,5 consultations ambulatoires qui sont enregistrées. Les résidents qui n’ont pas été hospitalisés en 2017 sont 72,2% à n’avoir bénéficié d’aucune prestation ambulatoire dans un hôpital, contre 31,8% pour les résidents ayant subi une ou plusieurs hospitalisations.
Au total, 34% des quelque 122 000 résidents des EMS ont eu recours à au moins une prestation ambulatoire offerte par un hôpital de Suisse. Pour ces 42 000 personnes, on a établi quelque 126 585 factures pour des prestations ambulatoires, ces dernières étant facturées selon le système de tarification TARMED (50%), la liste des analyses (22%), le Catalogue des médicaments code Pharma 10%, etc.
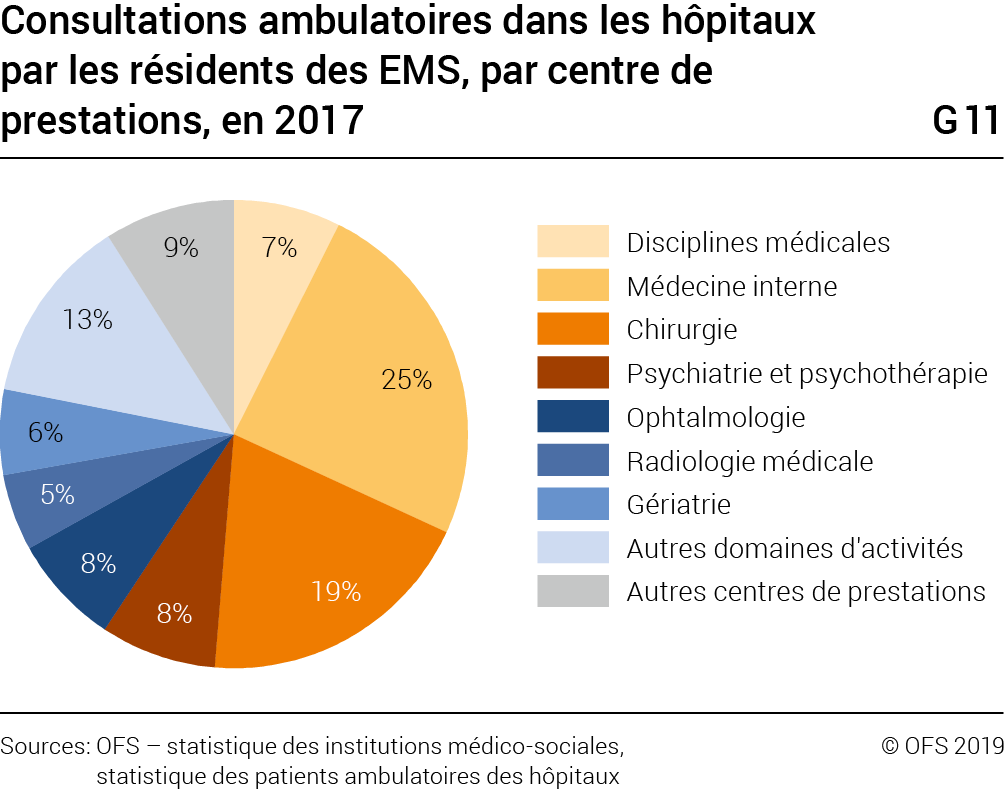
Un quart des prestations ont été enregistrées en médecine interne, 19% en chirurgie, etc. (G11).
Parmi les prestations facturées selon le système tarifaire TARMED, 55% sont des prestations de base (prise en charge du patient, examens de base), 16% relèvent de l’imagerie médicale, 6,4% sont des prestations de type psychiatrique.
Sources de données
La population étudiée dans la présente publication est celle qui résidait en long séjour dans un établissement médico-social ou une maison pour personnes âgées durant l’année 2017. Les personnes en court séjour ou bénéficiant d’autres prestations, comme les soins aigus et de transition ainsi que les offres de jour ou de nuit, ne sont pas considérées. Les données proviennent de trois sources: la statistique des institutions médico-sociales, la statistique médicale des hôpitaux, la statistique des patients ambulatoires des hôpitaux. Les différents enregistrements concernant une même personne sont repérés via un code de liaison anonyme.